| Магистр по терапии | После окончания с отличием Киевского медицинского университета им. А.А. Богомольца в июне 2003 году зачислена в магистратуру на базе Киевской медицинской академии последипломного образования им П.Л. Шупика, при прохождении которой, выполнив научно-исследовательскую работу, присвоено квалификацию магистра по терапии. |
| Специализация по эндокринологии | Специализацию по эндокринологии получила в 2004 году и тогда же зачислена на должность младшего научного сотрудника в отделение клинической фармакологии и фармакотерапии эндокринных заболеваний Института эндокринологии и обмена веществ им. В.П. Комиссаренко АМН Украины. |
| Кандидат медицинских наук | В 2007 году защитила кандидатскую диссертацию на тему: “Особливості андрогенного забезпечення організму у чоловіків хворих на цукровий діабет типу 2 в залежності від чутливості до інсуліну“. |
С 2008 года избрана по конкурсу на должность старшего научного сотрудника того же отдела.
С 2011 года работает на должности заведующей отделением возрастной эндокринологии и клинической фармакологии ГУ "Институт эндокринологии и обмена веществ им. В.П. Комиссаренко НАМН Украины".
| Доктор медицинских наук | Вместе с лечебной работой в Институте эндокринологии продолжала вести активную научно-исследовательскую работу, результатом которой стала докторская диссертация на тему: "Половые особенности гормонально-метаболических нарушений у больных сахарным диабетом типа 2 в зависимости от инсулинемии и андрогенного обеспечения". |
Врач-эндокринолог высшей квалификационной категории с 2015 года.
Владеет опытом педагогической работы на кафедре эндокринологии Национального медицинского университет им. А.А. Богомольца.
Врач-эндокринолог Корпачева-Зиныч О.В. имеет более 70 печатных научных работ, является соавтором 4 монографий (“Эволюция взглядов в диабетологии”, “Метаболизм негемового железа при сахарном диабете 2 типа”, “Гендерні та статеві особливості цукрового діабету”,” Стероїдні гормони і цукровий діабет”), 8 патентов.
| Компетенция: |
|
Доктор Корпачева-Зиныч О.В. является практикующим специалистом со стажем более 10 лет в области эндокринологии и состоит в нескольких международных медицинских сообществах:
Европейская ассоциация по изучению диабета;
Ассоциация эндокринологов Украины;
Ассоциация андрологов Украины;
Ассоциация превентивной и антиэйджинг медицины Украины.
Стипендиат Кабинета Министров Украины для молодых ученых (2010 год)
Сертификаты:
Первичная специализация по эндокринологии, терапии, Good Clinical Practice (ICH GCP) for Investigators.
Публикации:
Особливості андрогенної забезпеченості організму у чоловіків старших вікових груп хворих на цукровий діабет 2-го типу.
![]()
Метаболізм андрогенів при цукровому діабеті 2 типу.
![]()
Статеві особливості взаємозв’язку кластерів метаболічного синдрому з показниками андрогенів надниркових залоз у хворих на цукровий діабет 2-го типу похилого віку.
Статеві особливості порушення обміну заліза у хворих на цукровий діабет 2-го типу з інсулінорезистентним синдромом та їх корекція препаратами альфа-ліпоєвої кислоти.
![]()
Клинико-терапевтические аспекты синдрома диабетической стопы: в фокусе остеоартропатия.
![]()

Записаться и получить консультацию врача-эндокринолога Корпачевой-Зиныч О.В. в Киеве можно по адресам:
-
ГУ «Институт эндокринологии и обмена веществ им. В.П. Комиссаренко НАМН Украины»
г. Киев, ул. Вышгородская 69, поликлинический корпус, 8 этаж, отделение возрастной эндокринологии и клинической фармакологии
тел. (044) 254-12-84
-
Украинский институт сексологии и андрологии
г. Киев, ул. Юрия Коцюбинского, 9а, корпус №2, 3 этаж
тел. (044) 486-58-87
Диабет
?
Как узнать, есть ли у вас диабет?
К наиболее частым симптомам диабета относятся:









В некоторых случаях симптомов может не быть. Это происходит порой с сахарным диабетом 2 типа. В этом случае, можно жить в течение многих месяцев и даже лет, не зная, что имеешь заболевания.
Проверь себя.
Знаете ли вы эти факты о диабете?
- 1. Около трети всех людей с диабетом не догадываются, что они живут с этим заболеванием.
- 2. Сахарный диабет 2 типа часто не имеет никаких симптомов.
- 3. Лишь около пяти процентов всех людей с диабетом имеют диабет 1 типа.
- 4. Если вы находитесь в группе риска, сахарный диабет 2 типа можно предотвратить путем умеренного снижения массы тела и 30 минутной физической активности (например, быстрая ходьба) каждый день.
- 5. Диабет является ведущей причиной слепоты у людей трудоспособного возраста.
- 6. Люди с диабетом имеют в два раза больше шансов развития сердечно-сосудистых заболеваний.
- 7. Хороший контроль диабета значительно снижает риск развития его осложнений.

Мифы о диабете
Миф № 1: Диабет возникает, когда ешь слишком много сахара.

ЛОЖНЫЙ. Существует два типа диабета: тип 1 и тип 2. Сахарный диабет 1 типа возникает, когда поджелудочная железа полностью прекращает вырабатывать инсулин - гормон, помогающий организму использовать глюкозу (сахар) содержащуюся в пищевых продуктах. Основными причинами, вызывающими данный тип диабета, считаются факторы окружающей среды, вирусы или генетическая предрасположенность. Сахарный диабет 2 типа – состояние, когда организм не вырабатывает достаточно инсулина и / или не может использовать инсулин должным образом ("резистентность к инсулину"). Такая форма диабета, как правило, возникает у людей старше 40 лет, имеющих избыточный вес и/или случаи возникновения диабета в предшествующем поколении. На сегодняшний день сахарный диабет 2 типа все чаще регистрируются у молодых людей.
Миф 2: Принимая инсулин означает, что вы "подсели на гормоны."
ЛОЖНЫЙ. Если у вас диабет 1 типа, прием инсулина необходим, чтобы выжить. Другого лечения этого заболевания нет. При сахарном диабете 2 типа первоначально управлять своим состоянием можно исключительно здоровым питанием и физической активностью. Примерно половина пациентов, которым впервые поставили диагноз, начинают лечение с приема сахароснижающих таблеток, однако со временем (5-15 лет) большинство из них переходят на инсулинотерапию. Это возникает в связи с тем, что сахарный диабет “не стоит на месте”. Если у вас есть диабет 2 типа, начиная лечение инсулином не означает, что Вы “сделали что-то не так” или “доктор посадил на гормоны”. Как раз наоборот! Своевременно назначенный инсулин поможет вам лучше управлять диабетом, что, в свою очередь, снизит риск развития осложнений.
Миф 3: Если у вас диабет, вы не можете вести активный образ жизни.

ЛОЖНЫЙ. Доказано положительное влияние регулярной физической нагрузки на снижение глюкозы. Однако любая фитнес-программа должна быть согласована с Вашим лечащим врачом. Возможно потребуется специальный комплекс упражнений, безопасный для Вас. Особенно это актуально при наличием осложнений (ретинопатии или нейропатии) либо сопутствующих заболеваний сердца и печени. Таким образом быть активным и здоровым с диабетом абсолютно возможно! Если вы никогда не были очень активны, начните медленно.

Можно ли вылечить диабет?

Полностью излечить диабет невозможно. При сахарном диабете 1 типа первые несколько месяцев часто протекают очень мягко, как бы незаметно, так что возникает подозрение, что он исчез. Это время называют "медовым месяцем", который может продолжаться в течении несколько месяцев, а иногда и до двух лет. Суточная потребность в инсулине значительно снижается (1-3 ед в сутки). Можно подумать, что диабет и вправду прошел. К сожалению, такое предположение ошибочно. В основном, диабет 1 типа возникает, когда около 90 процентов инсулин-продуцирующих клеток организма уничтожены, однако часть из них все еще производит немного инсулина. Но процесс, который разрушил большую часть клеток никак не остановлен, а соответственно потребность в вводимом инсулина будет возрастать.
Почему важно продолжать вводить инсулин во время “медового месяца”? Существуют научные доказательства того, что введение инсулина в малых дозах помогает сохранить функцию оставшихся инсулин-продуцирующих клеток на какое-то время.
У пациентов с диабетом 2 типа и избыточным весом, после того как они теряют свои килограммы, начав вести активный образ жизни, уровень глюкозы в крови приходит в норму. Означает ли это, что сахарный диабет исчез? Нет. Развитие диабета 2 типа - процесс постепенный. До его возникновения организм в течении долгого времени (5-10 лет) пытался произвести достаточное количество инсулина для своих нужд, при этом с каждым днем становясь устойчивее к воздействию последнего (состояние гиперинсулинемии/инсулинорезистентности). Со временем возникает преддиабетическое состояние называемое «нарушение толерантности к глюкозе" - сниженная, но все еще достаточная способность организма превращать пищу в энергию. Диагностировать его можно проведя тест на толерантность к глюкозе.
Если же физическая активность не изменилась, а диетические рекомендации по-прежнему не соблюдаются, или наоборот, то уровень глюкозы, все равно будет иметь тенденцию к повышению. В случае же повышения веса снова и прекращения занятий спортом, высокий уровень глюкозы в крови быстро вернется и преддиабетическое состояние трансформируется в диабет.
Стоит помнить, что манифестация диабета 2 типа - это клиническое проявление недостаточного влияния инсулина (за счет снижения его количества) и/или резистентности к его действию. Т.е. процесс запущен и его уже не остановить. Поэтому пациент следующий диетическим рекомендациям и выполняющий физические упражнения со временем может обнаружить, что ему для поддержания нормального уровня глюкозы в крови, требуется прием сахароснижающих препаратов или, возможно, даже инъекции инсулина.

Можно ли лечить диабет без лекарств?

Если у вас диабет 1 типа, необходимо ежедневно принимать инъекции инсулина, чтобы поддерживать уровень глюкозы в крови в пределах нормы. Инсулин является жизненно важным гормоном, который помогает организму преобразовывать пищу в энергию.
Если у вас диабет 2 типа, ответ на этот вопрос неоднозначный. Многие пациенты могут держать уровень глюкозы в крови в надлежащем диапазоне без лекарств в случае, если:
- - снижают и поддерживают нормальный вес тела;
- - физически активны;
- - следуют здоровому плану питания.
Однако не является необычным и то, что несмотря на все усилия, уровень глюкозы удержать в нормальном диапазоне не удается. Существует теория, что инсулин-продуцирующие клетки некоторых людей “устали” от необходимости производить все большее количество инсулина, так как другие клетки (печени, мышц) устойчивы (резистентны) к его воздействию.
Если рекомендовано начать прием сахароснижающих средств - следуете назначениям. Поддержание уровня глюкозы в крови в нормальном диапазоне является ключом к предотвращению осложнения и Вашему долголетию.

Вопросы для Вашего врача?

- 1. Последний раз мой HbА1C был…? Нужно ли что-то изменить в моем лечении?
- 2. Были ли изменения в моих показателях липидов?
- 3. Как часто я должен проверять свой уровень глюкозы в крови?
- 4. Каких диетических рекомендаций я должен придерживаться?
- 5. Какое у меня артериальное давление? Нужна ли коррекция?
- 6. Каковы были результаты моего обследования у офтальмолога?
- 7. Нужна ли мне консультация подолога ( специалист по стопам)?
- 8. Когда мне сдавать анализ на микроальбуминурию (тест для выявления начальных нарушений функции почек)?
- 9. Я хотел бы спросить вас о ... Не бойтесь диалога с врачом.

Все правда об инсулине и диабете 2 типа
Почему меня перевели на инсулин, ведь у меня диабет 2 типа?
Большинство пациентов считают, что инсулин назначается только при сахарном диабете 1 типа. Тем не менее, некоторым больным с диабетом 2 типа, также необходимо принимать инсулин. Причины и схемы его назначения могут быть следующими:
- Временно. Назначение инсулина связано с предстоящей операцией, беременностью, возникновением онкологического заболевания, выраженной декомпенсацией заболевания, наличием ацетонурии, а также если пациенту назначены стероидных лекарственных средств (например, преднизолон).
- Постоянно. Возникает резистентность (нечувствительность) к принимаемым долгое время таблетированым средствам либо когда, поджелудочная железа становится не в состоянии производить достаточное количество инсулина.
Важно помнить, что не соблюдение диеты, физических упражнений, а также назначенной врачом терапии может привести к высоким показателям глюкозы, что будет требовать назначения инсулина.
Можно ли отменить инсулин?
Конечно! Но только тем, у кого диабет 2 типа. Если какая-либо из временных ситуаций, перечисленных выше, стабилизирована, лечение инсулином может быть остановлено.

Полноценная сексуальная жизнь и диабет

Недостаточный контроль уровня сахара в крови может привести к нарушениям в системе кровоснабжения и нервной регуляции, что способствует развитию сексуальных дисфункций у лиц обоего пола. Мужчины и женщины с сахарным диабетом должны быть осведомлены в вопросах этой сферы жизни.
Стоит помнить, что сексуальные трудности у людей с диабетом не всегда связаны с их заболеванием, поэтому важно обратиться к врачу для более точной диагностики.

Мужчинам

Диабет может привести к нарушению иннервации и кровоснабжения в области половых органов, что изменяет поток необходимой крови для эрекции. Это чаще встречается у пожилых мужчин с длительным течением заболевания. Повышенные показатели холестерина, высокое кровяное давление и ожирение также являются провоцирующими факторами. У некоторых мужчин страдающих диабетом возникает ретроградной эякуляция - заброс спермы обратно в мочевой пузырь. Данное состояние не влияет на кульминацию сексуального возбуждения, однако может являться причиной бесплодия.
Проверь себя

Женщинам

Диабет может привести к сухости влагалища, что ведет к потере ощущений и невозможности достичь кульминации сексуального возбуждения.

Обоим полам

- 1. Инфекции (бактериальные и грибковые) мочевыводящих путей достаточно часто диагностируются при плохо контролируемом диабете (высокие показатели сахара), что может вызвать дискомфорт у женщин во время полового акта, а у мужчин во время мочеиспускания и эякуляции. Сексуальная активность должна быть остановлена до полной ликвидации инфекционного процесса.
- 2. Венерические заболевания, при несоблюдении правил безопасного секса, могут легко передастся из-за сухой, потрескавшейся кожи или слизистых.
- 3. Высокий уровень сахара в крови приводит к снижению тестостерона и либидо (сексуального влечения).
- 4. Обостренное чувство боли, связанной с невропатией, может сделать сексуальные отношения некомфортными.
- 5. Половой акт - это серьезная физическая нагрузка! Не стоит забывать о гипогликемии и ее признаках после секса.

Передается ли диабет по наследству?

Далее приведена выборка некоторых заключений по данному вопросу профессора Dr. Warram (преподаватель эпидемиологии Гарвардской школы общественного здравоохранения):
- - Если один ребенок в семье болеет диабетом 1 типа, его братья и сестры имеют риск развития 1:10 в возрасте до 50 лет;
- - Риск возникновения у ребенка сахарного диабета 1 типа ниже, если этим заболеванием страдает мать, а не отец. "Если отец имеет диабет, риск составляет примерно 1: 10 (10 %), что у его ребенка разовьётся диабет 1 типа, так же как и риск для родных брата или сестры больного ребенка". Если мать имеет диабет 1 типа и моложе 25 лет риск снижается до 1:25 (4 процента), и если старше 25 - 1:100.
- - Если один из родителей заболел диабетом типа 1 в возрасте до 11 лет, риск развития заболевания у его ребенка несколько выше, чем при диагностировании после этого возраста.
Важно помнить, что около 1 из 7 пациентов с диабетом 1 типа, имеют заболевание, известное как полигландулярный аутоиммунный синдром 2 типа, при которым дополнительно выявляют патологию щитовидной железы, надпочечников, а иногда и другие иммунные расстройства.
дисфункция
О щитовидной железе

О щитовидной железе
Что такое щитовидная железа?
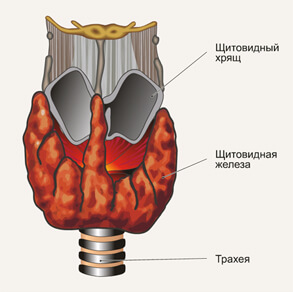
Щитовидная железа – это орган небольших размеров, имеет форму бабочки и располагается у основания шеи, спереди от трахеи. Щитовидная железа служит “главным контролером” обмена веществ и играет ключевую роль в нашем здоровье и благополучии. Она синтезирует, накапливает и выделяет тиреоидные гормоны в кровеносное русло, регулируя тем самым обмен веществ. Гормоны щитовидной железы необходимы для нормального функционирования всех тканей и органов. Они позволяют нашему организму эффективно расходовать энергию, контролируя температуру тела и обеспечивая нормальную сократимость мышц.
Кто в группе риска?
Нарушения функции щитовидной железы достаточно распространены в мире, особенно у женщин. Вопрос, почему у женщин по сравнению с мужчинами чаще возникают нарушения функции щитовидной железы, не до конца изучен. Однако, у женщин эти заболевания возникают не только чаще, но и в более молодом возрасте. В определенные периоды жизни у женщины выше риск возникновения патологии щитовидной железы. К таким периодам относятся:
- Период полового созревания и начало менструаций.
- Беременность.
- Первые шесть месяцев после родов.
- Климактерический период.
Знаете ли вы?
Заболевания щитовидной железы в восемь раз чаще встречаются у женщин, чем у мужчин.
Вне зависимости от пола, у Вас есть риск нарушения функции щитовидной железы, если:
- У Вас в семье были случаи заболеваний щитовидной железы.
- У Вас есть какое-либо аутоиммунное заболевание, такое как сахарный диабет 1 типа.
- Вы старше 50 лет.
- Ранее Вам оперировали щитовидную железу.
- У Вас есть синдром Дауна или Тернера.
Кроме того, у пациентов, кому ранее поводилось облучение области шеи, выше риск возникновения патологии щитовидной железы. Следует отметить, что у представителей белой расы и азиатов в три раза выше риск заболеваний щитовидной железы по сравнению с другими популяциями.

Нарушения функции щитовидной железы
Нарушения функции щитовидной железы и эмоциональные расстройства

Гормоны щитовидной железы влияют на все клетки нашего организма, включая клетки мозга. При неправильной работе щитовидной железы пациенты часто предъявляют жалобы на нарушение настроения, снижение памяти и ухудшение умственной деятельности.
Некоторые симптомы дисфункции щитовидной железы аналогичны таковым при депрессии или неврозах. Усталость, снижение настроения, вялость характерны не только для гипотиреоза, но и для депрессии и тревожных расстройств. Учащенное сердцебиение и снижение веса являются типичными симптомами и тиреотоксикоза, и неврозов. Снижение памяти и концентрации внимания, снижение либидо может быть как при гипотиреозе или тиреотоксикозе, так и при депрессии и неврозах.
У 60% пациентов с тиреотоксикозом выявляются тревожные расстройства и у 31-69% – депрессия. Депрессия часто развивается при гипотиреозе, так 40% пациентов с гипотиреозом имеют ту или иную форму депрессии.
При тиреотоксикозе чаще развивается тревожность и депрессия, а при гипотиреозе – депрессия. К счастью, у большинства пациентов расстройства настроения и когнитивные нарушения исчезают после успешного лечения заболевания щитовидной железы. При гипотиреозе на фоне лечения тироксином восстановление функции щитовидной железы занимает несколько недель. Лечение тиреотоксикоза проводится одним из следующих способов: тиреостатическая терапия, терапия радиоактивным йодом, удаление щитовидной железы. Как только уровень гормонов щитовидной железы приходит в норму, у большинства пациентов тревожность и депрессия исчезают.
ОБЩИЕ СВЕДЕНИЯ
Существует 4 стадии рака, в зависимости от размера опухоли и степени ее распространения. На папиллярный рак приходится больше всего случаев рака щитовидной железы (70-80%). Характеризуется медленным ростом и метастатическим поражением лимфатических узлов шеи. Как правило, проявляется в любом возрасте. На фолликулярный рак приходится 10-15% случаев, чаще встречается у пожилых людей. Характеризуется медленным ростом, поражением не только лимфатических узлов, но и других органов (кости, легкие). В подавляющем большинстве случаев оба вида рака (папиллярный и фолликулярный) успешно поддаются лечению. На медуллярный рак приходится 5-10% случаев всех видов рака щитовидной железы, при этом типе рака повышается уровень кальцитонина. Характерен медленный рост и связь с наследственной мутацией. Мутация гена, в так называемом RET- протоонкогене, может передаваться от родителей к детям, поэтому родственникам людей, страдающих медуллярным раком, необходимо пройти генетическое обследование по выявлению наследственной мутации RET- протоонкогена. На ранней стадии медуллярный рак успешно поддается лечению. Анапластический рак встречается крайне редко (менее 2% случаев). Характеризуется агрессивным течением и плохим прогнозом.
ДИАГНОСТИКА РАКА ЩИТОВИДНОЙ ЖЕЛЕЗЫ
Как правило, рак щитовидной железы развивается в узлах без каких-либо симптомов. В большинстве случаев узловые образования щитовидной железы обнаруживаются случайно, при КТ или ультразвуковом исследовании, проводимых по совсем другой причине. Исследование щитовидной железы проводится с помощью УЗИ-аппарата, который позволяет оценить размеры и форму щитовидной железы, обнаружить узловые образования и кисты. При выявлении узлов необходимо определить их природу, для чего проводится забор клеток из этого узла с помощью тонкоигольной аспирационной биопсии. Исследование этих клеток под микроскопом позволяет понять является ли узел злокачественным. К счастью, менее чем 1 из 10 узлов является злокачественным.
После обнаружения рака щитовидной железы для поиска отдаленных метастазов необходимо будет пройти дополнительное обследование: КТ, УЗИ, рентгенография грудной клетки, или биопсию лимфатических узлов. Полученная информация позволит доктору определить стадию рака и выбрать оптимальную тактику лечения.
Одним из самых неприятных моментов жизни является день, когда Вы узнаете, что у Вас рак щитовидной железы. Эта шокирующая информация вызывает наплыв эмоций – печали и гнева, страха и беспомощности. Но это всего лишь сигнал к тому, чтобы в ближайшее время узнать все детали Вашего заболевания и активно приступить к лечению. К счастью, в большинстве случаев возможно полное излечение.
ЛЕЧЕНИЕ РАКА ЩИТОВИДНОЙ ЖЕЛЕЗЫ
Согласно данным Американской Тиреоидологической Ассоциации, лечение практически всех типов рака щитовидной железы базируется на удалении всей щитовидной железы – тиреоидэктомии. При поражении лимфатических узлов шеи или верхней половины грудной клетки, производится удаление пораженных лимфоузлов. После тиреоидэктомии Вам будет назначена заместительная терапия левотироксином, препаратом представляющим собой синтетический тироксин, который работает также как и тироксин, производимый самой щитовидной железой. Левотироксин необходимо будет принимать пожизненно.
Если опухоль большая или имеются метастазы, то после тиреоидэктомии Вас направят на терапию радиоактивным йодом, чтобы уничтожить все оставшиеся злокачественные клетки. Для подготовки к терапии радиоактивным йодом потребуется отмена терапии левотироксином или введение ТТГ (инъекция ТТГ). Чем меньше йода в Вашем организме, тем эффективнее будет лечение. Риск и пользу этой терапии Вы можете обсудить со своим доктором.
В случае запущенного рака щитовидной железы тиреоидэктомии и терапии радиойодом будет недостаточно, и Вам могут понадобиться другие способы лечения, например, лучевая терапия, химиотерапия или их комбинация. Лучевая терапия может быть внешней – рентгеновское облучение или внутренней – введение радионуклида в опухоль. Новые химиотерапевтические препараты позволяют замедлить или остановить рост опухоли, или даже уменьшить ее размеры. Выбор оптимального лечения зависит от типа и стадии рака.
После успешного лечения необходимо будет проходить регулярные обследования, чтобы убедиться, что рецидива рака нет. Обследование включает в себя врачебный осмотр, УЗИ шеи, исследование крови на ТТГ, для определения адекватности дозы принимаемого левотироксина, и на тиреоглобулин. Тиреоглобулин – белок, который вырабатывается в организме только клетками щитовидной железы (ЩЖ), а также клетками некоторых типов рака ЩЖ. После полного удаления щитовидной железы повышенный уровень тиреоглобулина чаще всего свидетельствует о рецидиве рака. В этом случае проводится терапия радиойодом и хирургическое лечение.
Болезнь Грейвса (тиреотоксикоз)
ОБЩИЕ СВЕДЕНИЯ
При этом заболевании аутоантитела связываются с клетками щитовидной железы и заставляют ее вырабатывать большое количество гормонов – развивается тиреотоксикоз. К сожалению, причины этого заболевания до конца неизвестны. Так, обсуждается роль наследственных факторов, факторов внешней среды. У менее чем 5% пациентов с болезнью Грейвса развивается воспаление тканей орбиты – офтальмопатия Грейвса (синоним: эндокринная офтальмопатия).
ГРУППЫ РИСКА ПО РАЗВИТИЮ БОЛЕЗНИ ГРЕЙВСА
Такая вероятность выше для женщин в возрасте 20-40 лет, чем для мужчин. Офтальмопатия Грейвса чаще развивается у курящих, чем у некурящих.
СИМПТОМЫ
Это заболевание может долго оставаться недиагностированным, несмотря на ряд симптомов, которые Вы можете испытывать:
- сердцебиение (более 100 ударов в минуту);
- нервозность, раздражительность;
- тревожность;
- снижение массы тела (несмотря на отсутствие диеты);
- выстояние глазных яблок вперед;
- плохая переносимость жары;
- мышечная слабость, особенно мышц плеча и бедер;
- потливость;
- диарея;
- нарушения менструального цикла (задержка менструального цикла);
- дрожание рук;
- быстрый рост ногтей;
- выпадение волос;
- мягкость и истончение кожи.
Симптомы офтальмопатии Грейвса:
- покраснение глаз;
- отек век;
- выпирание глазных яблок вперед;
- ухудшение зрения или двоение.
ДИАГНОСТИКА И ЛЕЧЕНИЕ НАРУШЕНИЙ ФУНКЦИИ ЩЖ
Для диагностики болезни Грейвса одних симптомов недостаточно, необходимо пройти осмотр у врача и лабораторное обследование. Низкий уровень ТТГ и высокий уровень свободного Т4 или свободного Т3 подтверждает наличие тиреотоксикоза. В случае наличия офтальмопатии, увеличенной щитовидной железы, отягощенного семейного анамнеза, исследование тиреоид-стимулирующих антител не требуется, поскольку перечисленных признаков достаточно для диагностирования болезни Грейвса.
Существует несколько способов лечения болезни Грейвса. Доктор выберет наиболее подходящий для Вас.
- Тиреостатические препараты уменьшают гиперпродукцию гормонов щитовидной железы. Лечение продолжается в течение 6 месяцев – 2 лет. Другим способом лечения является терапия радиоактивным йодом, которая приводит к разрушению щитовидной железы. Также для лечения болезни Грейвса прибегают к полному удалению щитовидной железы.
- Два последних способа лечения приводят к гипотиреозу, вследствие чего Вам нужно будет принимать левотироксин. Для уменьшения выраженности симптомов тиреотоксикоза Вам могут быть назначены ?-блокаторы. В последующем для оценки эффективности проведенной терапии необходимо ежегодное обследование.
ОБЩИЕ СВЕДЕНИЯ
Гипотиреоз, или снижение функции щитовидной железы, является достаточно распространенным заболеванием. Этим термином обозначают состояние, при котором снижена выработка гормонов щитовидной железы. При гипотиреозе снижается скорость основного обмена, что сопровождается появлением жалобна непереносимость холода, усталость и подавленное настроение. Если у Вас гипотиреоз, то Вы, вероятно, отметили прибавку веса, несмотря на соблюдение диеты и расширение физической активности.
ОСНОВНЫЕ СИМПТОМЫ ГИПОТИРЕОЗА
- Усталость, сонливость и / или слабость.
- Умственная «затуманненость», плохая концентрация и память.
- Депрессия.
- Повышенная чувствительность к холоду.
- Увеличение массы тела или трудности в снижении веса несмотря на диету и физические нагрузки.
- Задержка жидкости.
- Запоры.
- Нарушения менструального цикла и/или бесплодие.
- Суставная или мышечная боль.
- Тонкие и ломкие волосы и ногти, и/или сухая шелушащаяся кожа.
Вместе с тем, гипотиреоз не только ухудшает качество жизни – если его не лечить, это может привести к серьезным, потенциально опасным для жизни, осложнениям.
К тяжелым осложнениям гипотиреоза относятся:
- Существенное урежение частоты сердечных сокращений, вплоть до комы.
- Увеличение артериального давления и повышение уровня холестерина в крови (значимые факторы риска сердечно-сосудистых заболеваний).
- Бесплодие.
- Болезнь Альцгеймера (повышенный риск у женщин).
КТО В ГРУППЕ РИСКА?
- Женщины, как правило, склонны к развитию гипотиреоза, и они особенно уязвимы в следующие периоды своей жизни: в период полового созревания и первой менструации, во время беременности, в течение первых шести месяцев после родов и во время менопаузы.
- Люди старшего поколения.
- Люди, которые имеют родственников с аутоиммунными заболеваниями щитовидной железы.
- Люди с аутоиммунным заболеванием, таким как сахарный диабет 1 типа, ревматизм, рассеянный склероз, или даже с преждевременной сединой.
- Люди с маниакально-депрессивным расстройством.
- Пациенты после лучевой терапии.
- Европеоидное (белое) и азиатское население.
ДИАГНОСТИКА И ЛЕЧЕНИЕ НАРУШЕНИЙ ФУНКЦИИ ЩЖ
У многих пациентов нарушения функции щитовидной железы на протяжении длительного времени остаются недиагностированными, поскольку симптомы этих нарушений могут расцениваться как проявления других распространенных заболеваний: депрессии, ожирения, климактерического синдрома. Выявить нарушение функции щитовидной железы достаточно просто – для этого проводится забор крови для определения уровня тиреотропного гормона (ТТГ) и тиреоидных гормонов.
Лечение нарушений функции щитовидной железы достаточно простое, эффективное и хорошо изученное.
КАК ЛЕЧИТСЯ ГИПОТИРЕОЗ?
Поскольку средств, позволяющих вылечить гипотиреоз, нет, то целью лечения гипотиреоза является восполнение недостающих гормонов щитовидной железы в организме. Ежедневный прием левотироксина (синтетического аналога гормона щитовидной железы) является терапией выбора и позволяет купировать симптомы гипотиреоза.
Если у Вас диагностировали гипотиреоз, Вам необходимо помнить, что назначенная терапия пожизненная и компенсация данного заболевания возможна при ежедневном регулярном приеме препарата. Это может показаться сложным, но регулярный прием препаратов и контроль адекватности терапии позволит устранить симптомы гипотиреоза. Если Вы отметили какие-либо изменения в самочувствии, Вам следует обратиться к врачу.
ГИПОТИРЕОЗ И СЕРДЦЕ
Легкий гипотиреоз поражает от 4 до 20% населения, и чаще встречается у женщин, чем у мужчин. Старшее поколение страдает от немного сниженной функции щитовидной железы чаще, чем более молодые люди. Прогрессирование до манифестного гипотиреоза будет встречаться у 26 – 50 % пациентов. Если у Вас в зрелом возрасте есть легкий гипотиреоз, Вы имеете повышенный риск развития сердечных заболеваний в последующие годы. Если у Вас есть и болезнь сердца и несколько сниженная активность щитовидной железы, жизненно важно восстановление нормальной функции щитовидной железы. Сосуществование обеих болезней связано с повышенным риском смерти от сердечных заболеваний, особенно атеросклероза.

Гормоны щитовидной железы
и женское бесплодие
Влияние тиреодных гормонов
на репродуктивную функцию
Гормоны щитовидной железы тесно взаимодействуя с женскими половыми гормонами (эстрогенами и прогестероном), обеспечивают нормальное функционирование яичников и созревание яйцеклетки (ооцита). Дисфункция щитовидной железы – тиреотоксикоз или гипотиреоз – может приводить к дисбалансу половых гормонов2 и к проблемам с фертильностью: нарушению овуляции, нерегулярным менструациям, невозможности зачать ребенка или к преждевременным родам. Если у Вас регулярный менструальный цикл, это не значит, то у Вас есть овуляция. Поскольку заболевания щитовидной железы являются самыми распространенными заболеваниями эндокринной системы у женщин репродуктивного возраста, поэтому первое правило, которое Вам необходимо запомнить, особенно если у кого-то в Вашей семье уже есть заболевания щитовидной железы: в случае невозможности зачатия ребенка Вам необходимо пройти обследование щитовидной железы.
ТИРЕОТОКСИКОЗ
Тиреотоксикоз в 10 раз чаще встречается у женщин и может привести не только к трудностям зачатия ребенка, но и к угрозе прерывания уже наступившей беременности. Состояние, при котором в щитовидной железе образуется избыточное количество гормонов, которые затем попадают в кровь, называется тиреотоксикоз. Наиболее частой причиной тиреотоксикоза у женщин репродуктивного возраста является болезнь Грейвса. Причиной болезни Грейвса является образование антител, которые связываются с клетками щитовидной железы и вынуждают ее активно вырабатывать гормоны. Выраженное снижение массы тела также может помешать наступлению беременности.
По отдельности или все вместе симптомы гипотиреоза, влияя на Ваше состояние, приводят к нарушению фертильности.
Если причиной бесплодия является тиреотоксикоз, то адекватное лечение последнего, приводящее к нормализации уровня ТТГ (тиреотропного гормона, регулирующего функцию щитовидной железы), как правило, сопровождается восстановление фертильности. Если, несмотря на нормальный уровень ТТГ, у Вас все же сохраняется бесплодие, то Вам следует обратиться к специалисту по репродуктивной медицине.
ГИПОТИРЕОЗ
Риск гипотиреоза увеличивается, если у Вас есть любое аутоиммунное заболевание или у кого-либо в Вашей семье есть заболевание щитовидной железы. Если Ваша щитовидная железа вырабатывает мало гормонов, то уровень ТТГ увеличивается, чтобы усилить стимуляцию щитовидной железы и предотвратить уменьшение продукции тиреоидных гормонов. У 4,6% женщин с бесплодием регистрируется повышение уровня ТТГ.
У женщин с гипотиреозом менструальный цикл удлиняется, при этом количество выделений уменьшается. У некоторых женщин развивается аменорея (отсутствие менструального цикла), у других – нерегулярный цикл из-за проблем с овуляцией. Нарушения менструального цикла встречаются в 3 раза чаще при гипотиреозе, чем у женщин с нормальным уровнем гормонов щитовидной железы. Кроме того, при гипотиреозе увеличивается уровень пролактина, гормона, который стимулирует образование грудного молока после родов, что приводит к подавлению овуляции. Гипотиреоз также может сопровождаться увеличением риска развития синдрома поликистозных яичников (СПКЯ), состояние при котором в яичниках образуются кисты и наступление беременности затруднено.
С более детальной информацией по поводу симптомов и лечения заболеваний щитовидной железы можно здесь https://www.thyroidweek.com/ru/